COLECISTECTOMÍA LAPAROSCÓPICA DE DOS INCISIONES. Estudio experimental
Xavier Garnica1, Carlos Ereipa1
, José Félix Vivas2
- Residente del postgrado de Cirugía General, Hospital Dr. Domingo Luciani
- Jefe de servicio de Cirugía II, Hospital Dr. Domingo Luciani. Caracas- Venezuela. Correo-e: josefvivas@gmail.com
RESUMEN
El tratamiento estándar de la patología vesicular es la
colecistectomía laparoscópica, sin embargo, con el pasar
del tiempo se ha venido modificando el método convencional
haciéndolo cada vez menos invasivo. Objetivo: Demostrar la
factibilidad y seguridad de la colecistectomía
laparoscópica de dos incisiones (TILC) comparándola con
la técnica clásica (CLC) en cuanto a variables tales como
tiempo quirúrgico, dolor postoperatorio, estancia hospitalaria,
complicaciones y resultado cosmético. Métodos: Se
tomó una muestra prospectiva de pacientes y se dividió
equitativamente en dos grupos, los que se intervenían por TILC y
otros por CLC. Ambos grupos se cuantificaron las variables
anteriormente mencionadas y se hizo un análisis
estadístico de las mismas tomando como significativo un valor de
p < 0.05. Resultados: Existe significancia estadística
únicamente cuando se comparaba el dolor postoperatorio medido a
las 24 horas del procedimiento y el desenlace estético percibido
de manera objetiva por el propio paciente. El resto de las variables no
mostraron diferencias importantes entre ambas técnicas.
Conclusiones: La colecistectomía laparoscópica por dos
incisiones es un procedimiento seguro y factible, comparable en tiempo
operatorio, complicaciones y estancia hospitalaria, pero con
mejoría del dolor y resultado cosmético del paciente.
Palabras clave: Vesícula
biliar, colecistectomía laparoscópica,
colecistectomía laparoscópica de dos incisiones,
cirugía puertos reducidos
Two-incision Laparoscopic Cholecystectomy. experimental study
ABSTRACT
The standard treatment for gallbladder pathology is laparoscopic
cholecystectomy, however, over time the conventional method has been
modified, making it less and less invasive.Objective : The objective of
this study is to demonstrate the feasibility and safety of two-incision
laparoscopic cholecystectomy (TILC) compared to the classic technique
(CLC) in terms of variables such as surgical time, postoperative pain,
hospital stay, complications and cosmetic outcome.Methods : A
prospective sample of patients was taken and divided equally into two
groups, those who underwent TILC and others by CLC. Both groups
quantified the variables mentioned above and a statistical analysis was
made of them, taking a p value < 0.05 as significant.Results : The
result showed that there was statistical significance only when
comparing postoperative pain measured 24 hours after the procedure and
the aesthetic outcome objectively perceived by the patient himself. The
rest of the variables did not show important differences between both
techniques.Conclusion : laparoscopic cholecystectomy through two
incisions is a safe and feasible procedure, comparable in operative
time, complications and hospital stay, but with improvement in pain and
cosmetic result of the patient.
Key words: Gallbladder, laparoscopic cholecystectomy, two-incision laparoscopic cholecystectomy, reduced port surgery
INTRODUCCIÓN
La
litiasis vesicular se corresponde como una de las patologías de
mayor prevalencia en la población en general, cuyo manejo
terapéutico estándar se basa en la extracción
quirúrgica de la vesícula biliar, procedimiento conocido
con el nombre de colecistectomía.
Actualmente
el abordaje laparoscópico es el estándar de oro para
realizar la colecistectomía, siendo la técnica
convencional aquella que usa 3 o 4 incisiones, colocándose en
cada una de ellas un trocar diferente. Con el pasar del tiempo se han
ido generando modificaciones a dicha técnica, como por ejemplo
la cirugía laparoscópica de una sola incisión
(SILS) o incluso la cirugía endoscópica transluminal por
orificios naturales (NOTES); ambas con grandioso resultado
estético, pero con curvas de aprendizajes largas y necesidad de
tener instrumental especializado que permita realizar la
intervención con seguridad.(1)
En
el presente trabajo presentamos nuestra experiencia utilizando la
técnica de colecistectomía laparoscópica con 2
incisiones (TILC) comparándola con la técnica
convencional (CLC) en cuanto a variables tales como tiempo operatorio,
complicaciones, tasa de conversión, dolor postoperatorio y
resultado estético.
MATERIALES Y MÉTODOS
Pacientes
Una serie de
casos de 76 pacientes con indicación de colecistectomía
laparoscópica fueron incluidos en este estudio prospectivo,
realizado entre junio y diciembre de 2021, en el servicio de
Cirugía 2 del Hospital “Dr. Domingo Luciani”,
Caracas, Venezuela. Los criterios de inclusión fueron los
siguientes: indicación quirúrgica de
colecistectomía laparoscópica (litiasis vesicular
sintomática o colecistitis aguda), edad mayor a 18 años,
pacientes clase I o II según la Sociedad Americana de
Anestesiología (ASA), valores de bilirrubina directa dentro de
límites normales y con índice de masa corporal (IMC)
<40 kg/m2. Se excluyeron pacientes con comorbilidades no controladas
o con riesgo preoperatorio elevado (ASA III en adelante), así
como también aquellos con antecedente de cirugías
abiertas previas del compartimiento supramesocólico. Se
obtuvieron datos demográficos y clínicos tales como edad,
sexo, IMC, tiempo operatorio, estancia hospitalaria, dolor
postoperatorio, resultado cosmético y complicaciones. El dolor
postoperatorio fue evaluado utilizando la escala visual-análoga
del dolor a las 24 horas del postoperatorio, dando valor al dolor en
una escala del 0 (sin dolor) al 10 (dolor máximo).(2) El resultado cosmético se evaluó objetivamente siguiendo las directrices del “Photo Series Questionnaire” (PSQ) en una escala del 1 (inconforme) al 10 (gran satisfacción)3 en el día 10-14 de postoperatorio.
Técnica operatoria
Para esta
cirugía el paciente se coloca en posición decúbito
supino con el brazo derecho incluido. El cirujano se coloca a la
izquierda del paciente, y el ayudante al lado izquierdo de éste
último. Se exterioriza el ombligo con pinzas de Allis y se
procede a realizar una incisión transumbilical de
aproximadamente 18mm siguiendo el eje mayor del ombligo. Antes de
proceder a realizar neumoperitoneo por técnica abierta de Hasson
(4) se diseca el tejido supra-aponeurótico por encima de la
incisión umbilical unos 2-3 cm, posteriormente se coloca un
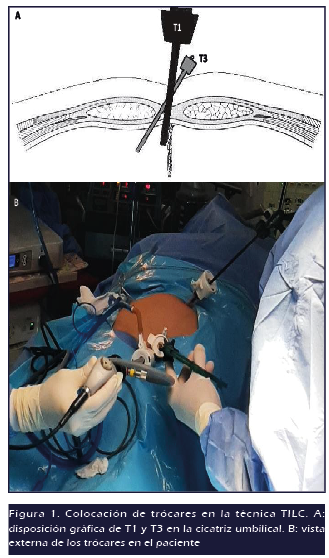
trócar (T1) de 10 u 11mm transparente a través del anillo
umbilical y se inicia la instilación del CO2, hasta alcanzar una
presión intraabdominal de 12mmHg. Se introduce una óptica
de 10mm de 30° y se inspecciona la cavidad. Se procede a colocar el
segundo trócar (T2) a nivel subxifoideo, el cual puede ser de 5
o 10mm. Finalmente se coloca un tercer trócar (T3) a
través de la misma incisión umbilical, colocándolo
adyacente a T1 hacia su borde superolateral derecho, dejando un puente
de aponeurosis entre T1 (Figura 1).
Una vez
insertados todos los portales, se coloca el paciente en posición
anti- Trendelemburg y con un giro de 20-30° hacia decúbito
lateral izquierdo y se introducen las pinzas laparoscópicas
pertinentes; en el T2 va a usarse el disector, la clipadora y el
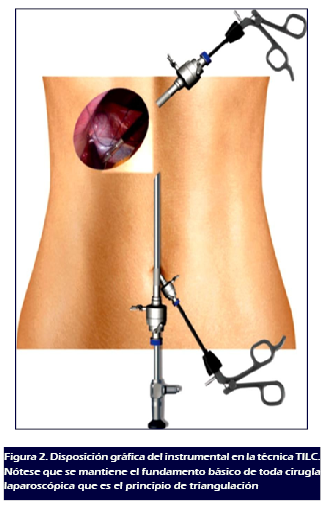
electrocauterio y en el T3 una pinza de grasper traumática (Figura 2).
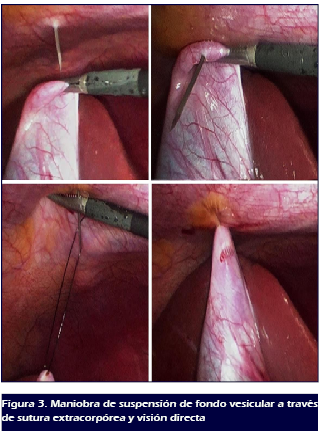
Se levanta la vesícula y se procede a fijar al peritoneo
parietal anterior a través de una sutura de Nylon 2-0 aguja
recta, la cual se introduce bajo visión directa justo por debajo
del reborde costal entre la línea medioclavicular y axilar
anterior. Una vez en cavidad se perfora el fondo vesicular y se extrae
la aguja en un punto cercano al de entrada de la misma, para
posteriormente realizar un nudo extracorporeo y traccionar la
vesícula hacia arriba (Figura 3).
Una vez realizado esta maniobra se procede a realizar el procedimiento
de manera convencional. En los casos donde se utilizó un T2 de
5mm, se hacía uso de una clipadora automática de Hemolock
verde de 5mm y se extraía la vesícula por T1; en caso
contrario, se podía extraer por el T1 o T2. El neumoperitoneo se
evacuó haciendo uso de presión ventilatoria positiva
antes de extraer los trócares. La síntesis de las heridas
fue realizada con Nylon o Polipropileno 3-0, únicamente cerrando
el plano aponeurótico del portal umbilical con ácido
poliglicólico 0. Todas las cirugías fueron realizadas por
el mismo equipo quirúrgico.
Análisis estadístico
Se hizo uso de
un software para el cálculo de los datos estadísticos
llamado Stata versión 11.0. La prueba de Chi cuadrado se
utilizó para comparar la distribución de las variables
nominales entre los 2 grupos. También se implementó la
prueba de la t de Student para determinar las diferencias
estadísticas de las variables de distribución normal
continuas considerándose un valor de p<0.05 como
significativo.
RESULTADOS
40 pacientes se
eligieron para realizarse por técnica TILC, incluyéndose
3 casos de emergencia (colecistitis aguda). Fueron excluidos 2
pacientes: uno por tener el antecedente de una cirugía
supramesocólica a través de incisión de Koscher
(gastrectomía distal) y otro por tener cifras elevadas de
bilirrubina directa. Por su parte, la técnica convencional fue
realizada en 38 pacientes (de los cuales 5 eran por colecistitis aguda)
y se tomó como muestra control. Todas las cirugías fueron
realizadas por el mismo cirujano principal. No hubo diferencias
significativas respecto a los datos demográficos en ambos
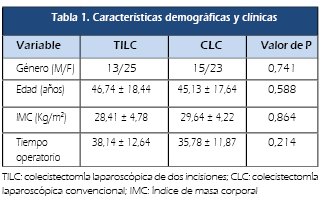
grupos. El tiempo quirúrgico fue similar en ambos brazos del
estudio: TILC: 38,14 ± 12,64 minutos vs CLC: 35.78 ±
11.87 minutos, siendo no estadísticamente significativo (Tabla 1)
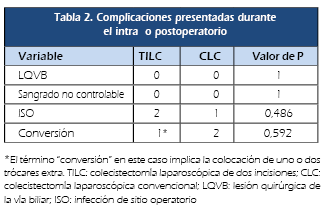
Las complicaciones de cada uno de los procedimientos se presentan en la Tabla 2.
Ningún paciente presentó lesión quirúrgica
de la vía biliar ni tampoco sangrado intraoperatorio no
controlable. Dos pacientes del grupo TILC presentaron infección
de sitio operatorio incisional superficial en el portal umbilical, y
uno del grupo CLC; dichos casos se manejaron conservadoramente con
curas diarias y antibioticoterapia. Respecto a la tasa de
conversión, en el grupo donde se realizó la
técnica convencional hubo un caso donde se tuvo que convertir a
cirugía abierta por presentar plastrón vesicular
importante en un paciente con antecedente de VIH y otro caso donde no
se identificaban correctamente ni la arteria ni el conducto
cístico por presentar síndrome de Mirizzi. En el grupo
TILC, hubo un caso de un paciente masculino en estado
post-colangiopancreatografía retrógrada
endoscópica (CPRE), donde se tuvo que colocar un trocar extra
para movilizar satisfactoriamente la vesícula biliar, sin
necesidad de convertir a cirugía abierta. No hubo diferencias
significativas desde el punto de vista estadístico respecto a la
tasa de complicaciones en ambos grupos.
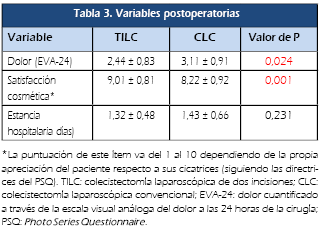
Con respecto a
las variables cuantificadas en el postoperatorio, el dolor si tuvo
significancia estadística, siendo menor en el grupo TILC que en
el CLC (2,44 ± 0,83 vs 3.11 ± 0,91); así como
también el resultado estético percibido por cada
paciente, teniendo un valor más elevado del PSQ en el grupo TILC
que en el CLC (9,01± 0,81 vs 8,22 ± 0,92), Tabla 3. La estancia hospitalaria fue muy similar en ambos grupos, por lo que no tiene relevancia estadística.
DISCUSIÓN
La
cirugía laparoscópica de la vesícula biliar ha
tenido numerosas modificaciones desde sus inicios en el año
1985, a manos del doctor Enrich Mühe(5) en Alemania sin la cámara adaptada al endoscopio y posteriormente en 1987 por el doctor Phillipe Mouret (6)
en Francia, con la cámara adaptada al endoscopio. Ciertamente la
ventaja estética de la cirugía por NOTES no la obtiene
ningún otra técnica, pero hace falta instrumental
altamente especializado con una curva de aprendizaje extensa y la
correcta selección de los pacientes, puesto que no todos son
candidatos para este tipo de procedimiento. Por su parte, la
cirugía por SILC es accesible para un rango mayor de pacientes,
empero, nuevamente aparecen obstáculos tales como la necesidad
de tener pinzas roticuladas que acrecientan los costos de la
intervención quirúrgica, así como también
el requisito de que el cirujano tenga experiencia en dicha
técnica, y que indudablemente se incrementa el tiempo operatorio
y las complicaciones tales como eventraciones umbilicales a posteriori.
(7)
Hace más
de una década que el doctor Nguyen (8) acuñó el
término de “cirugía laparoscópica
estratégica”, definiéndola como aquella
cirugía laparoscópica donde se mejoran los resultados
estéticos comparándola con la técnica
convencional, pero manteniendo el mismo nivel de seguridad y
factibilidad de ésta última. Kuroki (9) fue uno de los
pioneros en describir la técnica de colecistectomía
laparoscópica con puertos reducidos en el año 2011, y a
partir de ese momento se han venido realizando múltiples
modificaciones a la misma, cada una con ventajas y desventajas
diferentes.
Con respecto a
la técnica TILC, se constituye como un procedimiento el cual
puede realizarse con el mismo instrumental y experiencia de un equipo
quirúrgico entrenado en CLC, haciendo los cambios pertinentes
mencionados anteriormente. A pesar de que se colocan dos puertos en una
sola incisión, no se infringe el fundamento más
importante de la cirugía laparoscópica el cual es el
principio de la triangulación. (1) Una vez seguido los pasos de
la técnica, el resto del procedimiento es indiferente al
convencional, permitiendo incluso en la mayoría de los casos
hacer una buena visión crítica de seguridad. Sin embargo,
la desventaja técnica de mayor importancia quizás la
constituye la colisión de las pinzas en los trocares umbilicales
(10). En la experiencia de los autores esto se puede evitar
posicionando la óptica en un eje lo más vertical posible
(valiéndose de la ventaja de ser de 30°) y no acercarse
tanto al campo operatorio en los momentos donde el cirujano principal
está utilizando la pinza del tercer trocar; una vez que la pinza
se haya asegurado en un punto donde no haga falta movilizarla, el
camarógrafo puede aproximarse sin problemas. Otra manera de
eludir este problema es la correcta colación de los trocares al
inicio de la cirugía: dentro de la misma incisión
umbilical, mientras más alejado estén los orificios de
introducción de ambos trócares y mientras estén
colocados en un eje rotacional diferente (creando una especie de
“X” entre ambos), menor será la probabilidad de que
exista colisión inter-instrumentos.
La mayor
ventaja que proporciona la técnica TILC es respecto al resultado
cosmético y al dolor postoperatorio. Los datos del presente
estudio revelan que el dolor es significativamente menor cuando se
cuantifica a las 24 horas de la cirugía siguiendo el instrumento
ya mencionado. Esto puede estar relacionado a la disminución del
número de incisiones en piel que se realizan en este
procedimiento, a diferencia del método convencional. Con
respecto al desenlace estético, está directamente
relacionado a la disminución del número de cicatrices en
la pared abdominal, ya que la técnica TILC se vale de utilizar 2
trócares en una sola incisión que se corresponde con la
cicatriz umbilical, casi imperceptible. Lo otro que es importante
destacar es que este procedimiento quirúrgico se realiza en un
tiempo operatorio y con un índice de complicaciones similar al
de la técnica convencional, siendo estadísticamente no
significativo, por lo que se considera seguro y efectivo, sin recalcar
que no hay necesidad de utilizar un instrumental diferente ni tener una
curva de aprendizaje específica, por lo que los costos de la
cirugía son prácticamente idénticos.
Respecto a los
casos donde hubo que convertir la cirugía, en el grupo TILC hubo
la necesidad de colocar un trocar extra en un paciente con antecedente
de colangitis e instrumentación endoscópica de la
vía biliar, ya que dentro de los hallazgos intraoperatorios
destacaba una vesícula de pared engrosada parcialmente
intrahepática cuya movilización no era factible de
realizar usando únicamente el método de retracción
del fondo con la aguja transparietal. En la literatura consultada se
evidencia que las tasas de conversión de este procedimiento son
del 3-5% en casos difíciles (11,12), haciendo la
acotación que el término “conversión”
en este contexto no es sinónimo de cirugía abierta, sino
que alude al hecho de colocar uno o dos trócares extra para
facilitar el procedimiento quirúrgico.
Existen varios
artículos en la literatura que hablan sobre esta técnica
pero no hay muchos que la comparen con la técnica convencional.
El trabajo realizado por Abaid y colaboradores (1), reporta similitud
respecto al tiempo operatorio y estancia hospitalaria en ambas
técnicas, utilizando una muestra parecida a la usada en el
presente trabajo; sin embargo, no hablan de tasa de complicaciones ni
de resultado estético de manera objetiva. En otro
artículo realizado por Shehata y colaboradores (12), se compara
la factibilidad de la técnica TILC con la convencional en una
población pediátrica, obteniendo como resultado un tiempo
quirúrgico y de hospitalización postoperatoria
equiparable, con disminución del dolor estadísticamente
significativo a las 6 y 12 horas después de la cirugía,
así como buenos resultados cosméticos, aunque alegan que
esto último se considera una consecuencia natural relacionada a
la disminución de las incisiones en la pared abdominal. En el
estudio de Picazo-Yeste y colaboradores (13), hacen uso de una
técnica que se encuentra dentro de las llamadas
“cirugías laparoscópicas estratégicas”
llamada LIFT por sus siglas en inglés (menos incisiones pero 4
trócares), en la cual se colocan 2 trócares a nivel
umbilical, uno epigástrico y otro en la fosa ilíaca
derecha. En dicha separata se compara la técnica convencional
con ésta nueva técnica, obteniendo resultados
significativos respecto al dolor postoperatorio (al día 90) y
claramente con mejor desenlace estético. Existen muchos
artículos más donde cada uno describe su propia
técnica, sin embargo, ninguna es muy diferente de la otra y
todas coinciden en la mejoría cosmética respecto al
procedimiento clásico.
CONCLUSIONES
La
colecistectomía laparoscópica con dos incisiones (TILC)
es un procedimiento factible y seguro, con tiempo operatorio, estancia
hospitalaria y tasa de complicaciones equivalente a su contraparte
convencional, pero con mejoras en el dolor postoperatorio y desenlace
estético.
Conflicto de Intereses
Los autores declaran que no tienen conflicto de interés.
REFERENCIAS
1. Abaid, R, Zilberstein, B. Two-Incision Laparoscopic
Cholecystectomy: Reducing Scars in a Simple Way. J Laparoendosc Adv
Surg Tech A. 2018;28 (1): 7-12.
2. Wewers ME and Lowe NK. A critical review of visual analogue scales
in the measurement of clinical phenomena. Res Nurs Health 1990; 13:
227–236.
3. Dunker MS, Stiggelbout AM, van Hogezand RA, et al. Cosmesis and body
image after laparoscopic-assisted and open ileocolic resection for
Crohn’s disease. Surg Endosc 1998; 12: 1334–1340.
4. Hasson HM. Open laparoscopy: a modified instrument ans method for laparoscopy. Obstet Gynecol 1971; 110: 886-88
5. Mühe E. Die Erste Cholezyestectomie durch das laparoskop. Langeb. Arch Klin Chir 1986; 369:804
6. Litynski GS. Profiles in laparoscopy. Mouret, Dubois, and Perissat:
the laparoscopic breakthrough in Europe (1987–1988). JSLS.
1999;3(2):163–167.
7. Haueter R, Schu¨tz T, Raptis DA, Clavien PA, Zuber M.
Meta-analysis of single- port versus conventional laparoscopic
cholecystectomy comparing body image and cosmesis. Br J Surg
2017;104:1141–1159.
8. Nguyen NT, Smith BR, Reavis KM, Nguyen XT, Nguyen B, Stamos MJ.
Strategic laparoscopic surgery for improved cosmesis in general and
bariatric surgery: Analysis of initial 127 cases. J Laparoendosc Adv
Surg Tech 2012;22: 355–361.
9. Kuroki T, Adachi T, Kitasato A, Okamoto T, Tajima Y, Kanematsu T.
Marionette method for transumbilical single-incision, two-trocar
laparoscopic cholecystectomy: a new, simple technique.
Hepatogastroenterology. 2011;58:729–31.
10. Abaid R., Cecconello I. and Zilberstein B. Colecistectomia
videolaparoscópica simplificada com duas incisões. ABCD
Arq Bras Cir Dig. 2014;27(2):154-156
11. Quintero et al. Colecistectomía laparoscópica con
reducción de puertos. Rev Venez Cir. 2012; 65(1): 17-20.
12. Shehata et al. Two-incision laparoscopic cholecystectomy performed
via the “marionette” technique versus conventional
laparoscopic cholecystectomy in pediatrics. Ann Ped Surg. 2020; 16(2):
1-8.
13. Picazo-Yeste J. et al. Description and Initial Experience with the
‘‘LIFT’’ (Less Incisions but Four Trocars)
Technique for Laparoscopic Cholecystectomy J Laparoendosc Adv Surg Tech
A. 2019 Jun;29(6):831-838.